Анатомия дискомфорта: что такое синдром сухого глаза
Синдром сухого глаза (ССГ) — это хроническое состояние, при котором поверхность глаза недостаточно увлажнена. Проблема может заключаться либо в нехватке слезной жидкости, либо в ее низком качестве, из-за чего она слишком быстро испаряется. Это заболевание, затрагивающее миллионы людей по всему миру, значительно снижает качество жизни, сопоставимое по уровню дискомфорта со стенокардией средней степени тяжести. Симптомы могут быть мучительными: постоянное ощущение сухости, жжение, зуд, резь и чувство песка в глазах. Часто наблюдается светобоязнь, затуманивание зрения, выделение слизи, а также парадоксальное слезотечение, когда глаз в ответ на раздражение пытается выработать больше слез, но они неполноценны и не могут защитить роговицу.

Механизмы развития и типы заболевания
В поддержании здоровья глазной поверхности участвует сложная система, включающая слезные железы, веки и саму слезную пленку. Нарушение в любом из этих звеньев ведет к развитию ССГ. Выделяют два основных типа этого состояния. Первый — синдром сухого глаза с дефицитом водного компонента, при котором слезные железы по разным причинам производят недостаточное количество слезы. Второй, и более распространенный, тип — эвапоративный (испарительный) синдром сухого глаза. В этом случае проблема кроется в нестабильности слезной пленки из-за недостаточного липидного (жирового) слоя, который в норме вырабатывается мейбомиевыми железами в веках. Этот жировой слой, как крышка на кастрюле, предотвращает быстрое испарение влаги с поверхности глаза.
Причины развития ССГ многообразны. Среди них возрастные изменения, неблагоприятные условия окружающей среды (сухой воздух от кондиционеров и центрального отопления, ветер, дым), прием некоторых медикаментов, гормональные сбои у женщин, длительное ношение контактных линз и дисфункция мейбомиевых желез. Отдельно стоит упомянуть так называемый «синдром компьютерного зрения», связанный с долгой работой за монитором, при которой человек реже моргает, что нарушает процесс естественного увлажнения глаз. Также ССГ часто развивается после офтальмологических операций, таких как LASIK или удаление катаракты.
Диагностика и стандартные методы лечения
Для подтверждения диагноза и определения типа ССГ офтальмологи используют ряд тестов. Проба на время разрыва слезной пленки (TBUT) показывает, насколько стабильна слезная пленка. Врач закапывает специальный краситель и под микроскопом измеряет время, за которое на слезной пленке появляются сухие участки. Проба Ширмера оценивает объем выработки слезы с помощью специальных бумажных полосок, закладываемых за нижнее веко. Для оценки субъективных ощущений пациента используется опросник OSDI (Ocular Surface Disease Index), где человек по 100-балльной шкале оценивает степень выраженности симптомов. Также применяются окрашивание роговицы флуоресцеином для выявления повреждений эпителия и измерение осмолярности слезы, которое отражает ее качественный состав.
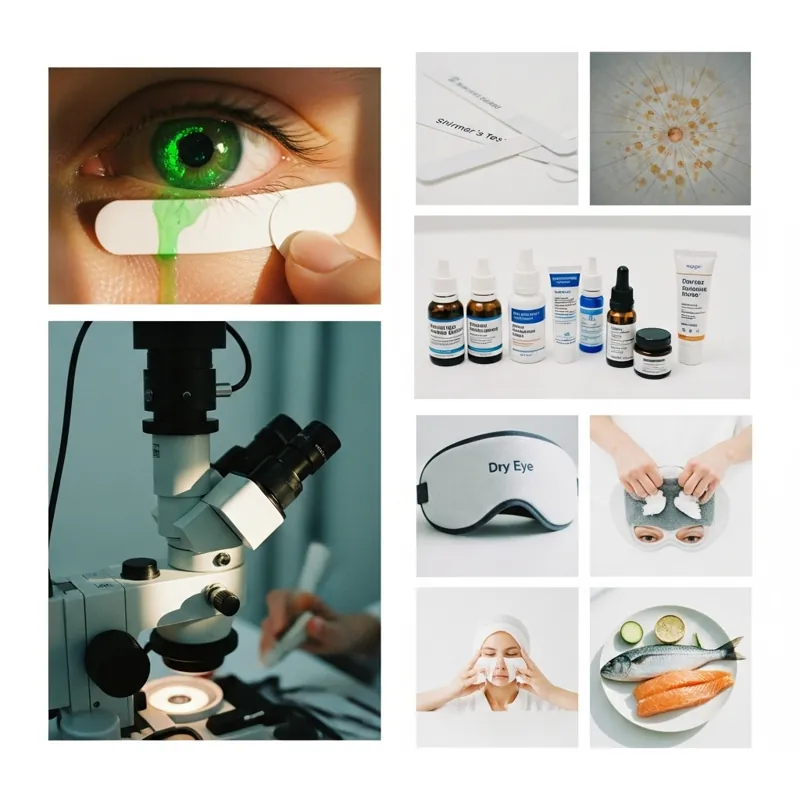
Стандартная терапия начинается с безрецептурных препаратов — искусственных слез в виде капель, гелей и мазей. Предпочтение отдается препаратам без консервантов. В более сложных случаях назначаются противовоспалительные капли (например, с циклоспорином А или кортикостероидами). Важную роль играет гигиена век, включая теплые компрессы и специальные маски для прогревания, которые помогают улучшить функцию мейбомиевых желез. Существуют и офисные процедуры, направленные на очищение протоков этих желез. Одним из направлений в лечении и профилактике ССГ является коррекция диеты, в частности, увеличение потребления омега-3 и снижение омега-6 жирных кислот.
Омега-3: биохимический щит для глаз
Омега-3 жирные кислоты относятся к классу незаменимых, то есть они не синтезируются в организме человека и должны поступать с пищей. Три ключевые кислоты в этой группе — это эйкозапентаеновая (ЭПК, или EPA), докозагексаеновая (ДГК, или DHA) и альфа-линоленовая (АЛК, или ALA). Основными источниками ЭПК и ДГК являются жирные сорта рыбы (лосось, тунец, палтус, скумбрия), в то время как АЛК содержится в растительных продуктах, таких как льняное семя, грецкие орехи и зеленые листовые овощи.
Механизм противовоспалительного действия
Основной механизм, через который омега-3 кислоты помогают при ССГ, — это их мощное противовоспалительное действие. В организме омега-3 и омега-6 жирные кислоты конкурируют за одни и те же ферменты для преобразования в сигнальные молекулы, называемые эйкозаноидами. Омега-6 (которых много в подсолнечном, кукурузном масле и обработанных продуктах) превращаются преимущественно в провоспалительные медиаторы, усиливающие воспалительные реакции. Омега-3, наоборот, преобразуются в противовоспалительные медиаторы. Увеличивая долю омега-3 в рационе, мы смещаем этот баланс в сторону подавления воспаления. Кроме того, из ЭПК и ДГК синтезируются специализированные молекулы — резолвины и протектины, которые активно гасят воспалительные процессы, снижают выработку провоспалительных цитокинов, улучшают функцию мейбомиевых желез и защищают клетки глазной поверхности от повреждения.
Клинические доказательства: от надежды к противоречиям
Вопрос эффективности омега-3 при ССГ активно изучался в последние десятилетия, и результаты этих исследований оказались весьма неоднозначными.

Ранние метаанализы: объективное улучшение
Метаанализ, опубликованный в 2014 году и объединивший результаты семи исследований с участием почти 800 человек, показал обнадёживающие результаты. Прием добавок омега-3 достоверно улучшал объективные показатели состояния глаз. В частности, время разрыва слезной пленки (TBUT) увеличилось в среднем на 1.58 секунды, а показатели пробы Ширмера — на 0.74 мм. Это свидетельствовало о том, что слезная пленка становилась стабильнее, а выработка слезы — активнее. Однако, что удивительно, по субъективным ощущениям пациентов, измеряемым по шкале OSDI, значимых улучшений зафиксировано не было. Пациенты не чувствовали себя лучше, несмотря на то, что приборы показывали положительную динамику.
Новые данные: подтверждение эффективности
Более свежий метаобзор 2023 года, охвативший 19 рандомизированных контролируемых исследований с участием более 4200 человек, нарисовал более радужную картину. Этот анализ показал, что добавки омега-3 не только улучшают все объективные показатели (TBUT, тест Ширмера, окрашивание роговицы и осмолярность слезы), но и значительно снижают выраженность симптомов, о которых сообщали сами пациенты. Исследователи также выявили важную закономерность: чем дольше длился прием добавок, чем выше была дозировка и чем больше в ней было содержание именно ЭПК (EPA), тем более выраженным был положительный эффект.
Исследование DREAM: холодный душ для энтузиастов
На фоне растущего оптимизма результаты масштабного исследования DREAM (Dry Eye Assessment and Management), опубликованного в авторитетном журнале The New England Journal of Medicine, прозвучали как гром среди ясного неба. Это было крупнейшее, наиболее длительное (12 месяцев) и методологически строгое исследование, финансируемое Национальным институтом глаза США. В нем приняли участие 535 пациентов с ССГ от умеренной до тяжелой степени. Одна группа получала высокую суточную дозу омега-3 (3000 мг, из которых 2000 мг ЭПК и 1000 мг ДГК), а другая — плацебо в виде капсул с оливковым маслом.
Результаты оказались ошеломляющими. Через год не было обнаружено никакой существенной разницы между группой, принимавшей омега-3, и группой плацебо. Улучшение симптомов по шкале OSDI было практически одинаковым в обеих группах (снижение на 13.9 балла в группе омега-3 против 12.5 балла в группе плацебо). Объективные клинические признаки, такие как качество и количество слезы, также не показали значимых различий. Более того, более половины участников из группы плацебо сообщили о существенном облегчении симптомов. Вывод исследователей был однозначен: высокие дозы омега-3 не превосходят плацебо в лечении ССГ средней и тяжелой степени.
Практическое руководство: как выбрать и принимать омега-3
Несмотря на противоречивые данные, многие специалисты продолжают рекомендовать омега-3 как часть комплексной терапии ССГ, особенно при его эвапоративной форме. Если вы решите попробовать этот метод, важно подойти к выбору добавки осознанно.
Дозировка, форма и состав
В большинстве исследований использовались дозировки от 180 мг ЭПК и 120 мг ДГК дважды в день до 3000 мг в сутки. Для лечения ССГ особенно важным считается высокое содержание именно ЭПК (EPA). Оптимальным считается соотношение ЭПК к ДГК примерно 4:1. Самый важный аспект — форма омега-3. Ищите на упаковке обозначение TG (триглицеридная форма). Она является натуральной и усваивается организмом значительно лучше, чем более дешевая и распространенная этил-эстеровая форма (EE), которая является полусинтетической. Качественная добавка в триглицеридной форме обеспечит максимальную биодоступность. Также обращайте внимание на свежесть продукта и отсутствие прогорклого запаха.
Безусловно, лучшим источником омега-3 является пища. Рекомендации кардиологов — употреблять жирную рыбу как минимум дважды в неделю. Однако для достижения терапевтических доз, используемых в исследованиях, часто требуется прием добавок.
Безопасность и возможные риски
В стандартных дозах добавки омега-3 считаются безопасными для большинства людей. Однако очень высокие дозы могут увеличивать риск кровотечений (что важно учитывать перед операциями), незначительно повышать уровень «плохого» холестерина (ЛПНП) и вызывать побочные эффекты, такие как рыбный привкус во рту. Людям с заболеваниями сердца или после трансплантации органов следует обязательно проконсультироваться с врачом перед началом приема.
Неразрешенные вопросы и взгляд в будущее
Противоречия в данных исследований, особенно между метаанализами и исследованием DREAM, объясняются несколькими факторами. Во-первых, гетерогенность пациентов: ССГ — это не одно заболевание, а целый спектр состояний с разными причинами. Возможно, омега-3 эффективны только для определенных подтипов ССГ, например, связанных с дисфункцией мейбомиевых желез, но неэффективны при аутоиммунных причинах. Во-вторых, колоссальный эффект плацебо, продемонстрированный в DREAM, показывает, насколько сложно оценивать эффективность любого лечения при этом заболевании.

Будущие исследования должны быть направлены на выявление подгрупп пациентов, которые с наибольшей вероятностью ответят на терапию омега-3. Наука не стоит на месте, и уже сейчас изучаются новые подходы к лечению ССГ, такие как препараты на основе белка лакритина, терапия стволовыми клетками для восстановления слезных желез и методы стимуляции регенерации нервов роговицы. Омега-3 жирные кислоты, благодаря своему доказанному противовоспалительному потенциалу и высокому профилю безопасности, вероятно, останутся важным инструментом в арсенале врачей, однако их роль и место требуют дальнейшего уточнения. Консультация с офтальмологом перед началом приема любых добавок является обязательной.




























