Ученые из Университета Райса используют время жизни флуоресценции, чтобы пролить новый свет на пептид, связанный с болезнью Альцгеймера, которая, по оценкам Центров по контролю и профилактике заболеваний, к 2060 году поразит около 14 миллионов человек в США.

Используя новый подход с применением спектроскопии с временным разрешением и вычислительной химии, Анхель Марти и его команда нашли экспериментальные доказательства существования альтернативного места связывания в агрегатах амилоид-бета, что открывает путь к разработке новых методов лечения болезни Альцгеймера и других заболеваний, связанных с отложениями амилоида.
Исследование опубликовано в журнале Chemical Science.
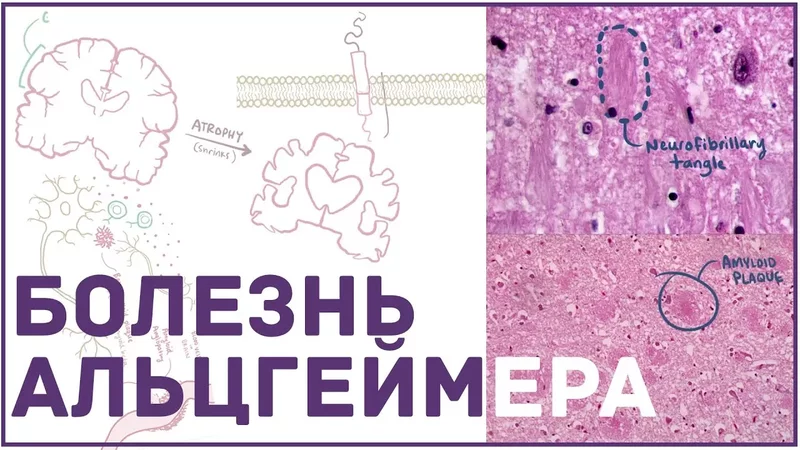
Отложения амилоидных бляшек в мозге являются основным признаком болезни Альцгеймера. «Амилоид-бета – это пептид, который накапливается в мозге людей, страдающих болезнью Альцгеймера, образуя надмолекулярные наноразмерные волокна, или фибриллы», – говорит Марти, профессор химии, биоинженерии, материаловедения и наноинженерии и директор факультета Rice Emerging Scholars Program. Когда они достаточно разрастаются, эти фибриллы выпадают в осадок и образуют то, что мы называем амилоидными бляшками».
«Понимание того, как молекулы вообще связываются с амилоид-бета, особенно важно не только для разработки лекарств, которые будут лучше связываться с его агрегатами, но и для выяснения того, кто еще участвует в токсичности мозговой ткани», – добавил он.

Группа Марти ранее определила первый сайт связывания отложений амилоид-бета, выяснив, как металлические молекулы красителя могут связываться с карманами, образованными фибриллами. Способность молекул флуоресцировать, или излучать свет при возбуждении под спектроскопом, указывала на наличие места связывания.
Спектроскопия с временным разрешением, которую лаборатория использовала в своем последнем открытии, «это экспериментальная техника, которая изучает время, которое молекулы проводят в возбужденном состоянии», – сказал Марти. «Мы возбуждаем молекулу светом, молекула поглощает энергию фотонов света и переходит в возбужденное состояние, более энергичное состояние».
Это возбужденное состояние отвечает за флуоресцентное свечение. «Мы можем измерить время, которое молекулы проводят в возбужденном состоянии, что называется временем жизни, и затем мы используем эту информацию для оценки равновесия связывания малых молекул с амилоид-бета», – сказал Марти.
В дополнение ко второму месту связывания, лаборатория и сотрудники из Университета Майами обнаружили, что несколько флуоресцентных красителей, которые, как ожидалось, не будут связываться с амилоидными отложениями, на самом деле связываются.

«Эти результаты позволяют нам создать карту сайтов связывания в амилоид-бета и запись состава аминокислот, необходимых для формирования карманов связывания в фибриллах амилоид-бета», – сказал Марти.
Тот факт, что спектроскопия с временным разрешением чувствительна к окружающей среде вокруг молекулы красителя, позволил Марти сделать вывод о наличии второго участка связывания. «Когда молекула находится в свободном состоянии в растворе, ее флуоресценция имеет определенное время жизни, которое обусловлено этим окружением. Однако когда молекула связана с амилоидными волокнами, микросреда становится другой, и, как следствие, время жизни флуоресценции тоже», – пояснил он. «Для молекулы, связанной с амилоидными волокнами, мы наблюдали два разных времени жизни флуоресценции.
«Молекула связывалась не с уникальным участком в амилоид-бета, а с двумя разными участками. И это было чрезвычайно интересно, потому что наши предыдущие исследования указывали только на один сайт связывания. Это произошло потому, что мы не могли увидеть все компоненты с помощью технологий, которые мы использовали ранее», – добавил он.

Это открытие побудило нас к дальнейшим экспериментам. «Мы решили изучить этот вопрос глубже, используя не только разработанный нами зонд, но и другие молекулы, которые уже десятилетиями используются в неорганической фотохимии», – сказал он. «Идея заключалась в том, чтобы найти отрицательный контроль, молекулу, которая не связывалась бы с амилоид-бета. Но мы обнаружили, что эти молекулы, которые, как мы не ожидали, вообще не будут связываться с амилоид-бета, на самом деле связываются с ним с приличным сродством».
Марти сказал, что полученные результаты также повлияют на изучение «многих заболеваний, связанных с другими видами амилоидов: болезнь Паркинсона, боковой амиотрофический склероз (БАС), диабет 2 типа, системный амилоидоз».
Понимание механизмов связывания амилоидных белков также полезно для изучения непатогенных амилоидов и их потенциального применения в разработке лекарств и материаловедении.
«Существуют функциональные амилоиды, которые наш организм и другие организмы производят по разным причинам, не связанным с заболеваниями», – сказал Марти. «Есть организмы, которые производят амилоиды, обладающие антибактериальным действием. Есть организмы, которые производят амилоиды в структурных целях, для создания барьеров, а другие организмы используют амилоиды для хранения химических веществ». Изучение непатогенных амилоидов является развивающейся областью науки, так что это еще один путь, который наши результаты могут помочь развить».
Национальный научный фонд (2102563) и семья покойного профессора Дональда Дюпре, выпускника Райса, уроженца Хьюстона и бывшего профессора химии в Университете Луисвилля, поддержали исследование.


Используя новый подход с применением спектроскопии с временным разрешением и вычислительной химии, Анхель Марти и его команда нашли экспериментальные доказательства существования альтернативного места связывания в агрегатах амилоид-бета, что открывает путь к разработке новых методов лечения болезни Альцгеймера и других заболеваний, связанных с отложениями амилоида.
Исследование опубликовано в журнале Chemical Science.
Отложения амилоидных бляшек в мозге являются основным признаком болезни Альцгеймера. «Амилоид-бета – это пептид, который накапливается в мозге людей, страдающих болезнью Альцгеймера, образуя надмолекулярные наноразмерные волокна, или фибриллы», – говорит Марти, профессор химии, биоинженерии, материаловедения и наноинженерии и директор факультета Rice Emerging Scholars Program. Когда они достаточно разрастаются, эти фибриллы выпадают в осадок и образуют то, что мы называем амилоидными бляшками».
«Понимание того, как молекулы вообще связываются с амилоид-бета, особенно важно не только для разработки лекарств, которые будут лучше связываться с его агрегатами, но и для выяснения того, кто еще участвует в токсичности мозговой ткани», – добавил он.

Группа Марти ранее определила первый сайт связывания отложений амилоид-бета, выяснив, как металлические молекулы красителя могут связываться с карманами, образованными фибриллами. Способность молекул флуоресцировать, или излучать свет при возбуждении под спектроскопом, указывала на наличие места связывания.
Спектроскопия с временным разрешением, которую лаборатория использовала в своем последнем открытии, «это экспериментальная техника, которая изучает время, которое молекулы проводят в возбужденном состоянии», – сказал Марти. «Мы возбуждаем молекулу светом, молекула поглощает энергию фотонов света и переходит в возбужденное состояние, более энергичное состояние».
Это возбужденное состояние отвечает за флуоресцентное свечение. «Мы можем измерить время, которое молекулы проводят в возбужденном состоянии, что называется временем жизни, и затем мы используем эту информацию для оценки равновесия связывания малых молекул с амилоид-бета», – сказал Марти.
В дополнение ко второму месту связывания, лаборатория и сотрудники из Университета Майами обнаружили, что несколько флуоресцентных красителей, которые, как ожидалось, не будут связываться с амилоидными отложениями, на самом деле связываются.

«Эти результаты позволяют нам создать карту сайтов связывания в амилоид-бета и запись состава аминокислот, необходимых для формирования карманов связывания в фибриллах амилоид-бета», – сказал Марти.
Тот факт, что спектроскопия с временным разрешением чувствительна к окружающей среде вокруг молекулы красителя, позволил Марти сделать вывод о наличии второго участка связывания. «Когда молекула находится в свободном состоянии в растворе, ее флуоресценция имеет определенное время жизни, которое обусловлено этим окружением. Однако когда молекула связана с амилоидными волокнами, микросреда становится другой, и, как следствие, время жизни флуоресценции тоже», – пояснил он. «Для молекулы, связанной с амилоидными волокнами, мы наблюдали два разных времени жизни флуоресценции.
«Молекула связывалась не с уникальным участком в амилоид-бета, а с двумя разными участками. И это было чрезвычайно интересно, потому что наши предыдущие исследования указывали только на один сайт связывания. Это произошло потому, что мы не могли увидеть все компоненты с помощью технологий, которые мы использовали ранее», – добавил он.

Это открытие побудило нас к дальнейшим экспериментам. «Мы решили изучить этот вопрос глубже, используя не только разработанный нами зонд, но и другие молекулы, которые уже десятилетиями используются в неорганической фотохимии», – сказал он. «Идея заключалась в том, чтобы найти отрицательный контроль, молекулу, которая не связывалась бы с амилоид-бета. Но мы обнаружили, что эти молекулы, которые, как мы не ожидали, вообще не будут связываться с амилоид-бета, на самом деле связываются с ним с приличным сродством».
Марти сказал, что полученные результаты также повлияют на изучение «многих заболеваний, связанных с другими видами амилоидов: болезнь Паркинсона, боковой амиотрофический склероз (БАС), диабет 2 типа, системный амилоидоз».
Понимание механизмов связывания амилоидных белков также полезно для изучения непатогенных амилоидов и их потенциального применения в разработке лекарств и материаловедении.

«Существуют функциональные амилоиды, которые наш организм и другие организмы производят по разным причинам, не связанным с заболеваниями», – сказал Марти. «Есть организмы, которые производят амилоиды, обладающие антибактериальным действием. Есть организмы, которые производят амилоиды в структурных целях, для создания барьеров, а другие организмы используют амилоиды для хранения химических веществ». Изучение непатогенных амилоидов является развивающейся областью науки, так что это еще один путь, который наши результаты могут помочь развить».
Национальный научный фонд (2102563) и семья покойного профессора Дональда Дюпре, выпускника Райса, уроженца Хьюстона и бывшего профессора химии в Университете Луисвилля, поддержали исследование.

Больше шагов: умеренная физическая активность снижает риск развития деменции и когнитивных нарушений