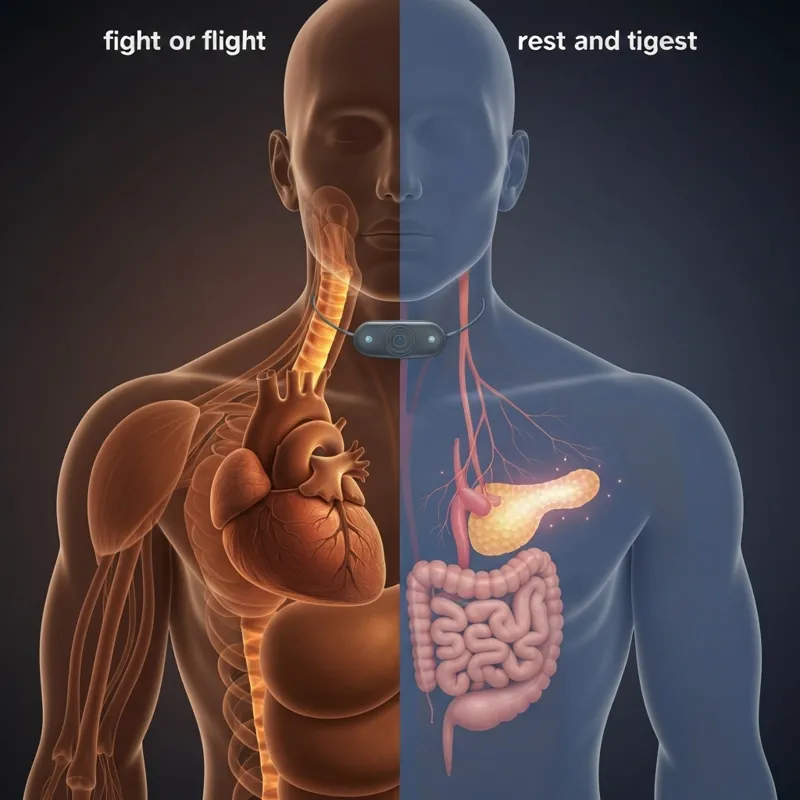
Здравствуйте и добро пожаловать в Метаболический Класс. Меня зовут профессор Бен Бикман. Я биомедицинский ученый и профессор клеточной биологии. В сегодняшнем Метаболическом Классе мы обсудим метаболические последствия медикаментов, используемых для психического здоровья. Это включает в себя антидепрессанты, а также анти-тревожные препараты. Они различаются, но между ними существует значительное пересечение.
Существует также большое влияние или взаимосвязь между психическими расстройствами и метаболическим здоровьем. Психические расстройства, такие как депрессия и тревожность, тесно связаны с метаболическими состояниями, такими как инсулинорезистентность и ее последствия. На протяжении многих лет эта связь была известна, но направление влияния оставалось неясным. Более того, кажется, что она двунаправленная: депрессия может приводить к метаболическим нарушениям, но существующие метаболические расстройства также могут ухудшать симптомы психического здоровья. Это именно тот подход, который я использую в этой теме.
Кроме того, многие анти-тревожные и антидепрессантные препараты могут вызывать значительные метаболические побочные эффекты, такие как увеличение веса и инсулинорезистентность. Я подхожу к этой теме с большим уважением и хочу открыто признать, что не люблю, когда ученые заявляют о своей экспертизе во всех областях. Существует явление, называемое ультра-крепидарианизмом, когда люди дают мнения или советы по вопросам, выходящим за пределы их знаний или компетенции. Это похоже на известных физиков, которые вдруг становятся экспертами в микробиологии и понимают вирусную передачу и функции вакцин.
Я не клиницист, не психиатр и даже не нейробиолог. Я метаболический ученый, и именно с этой точки зрения я подхожу к данной теме. Я физиолог, поэтому могу уверенно говорить об этой теме и квалифицироваться как ваш преподаватель в течение следующих 20 или 30 минут. Спасибо, что позволяете мне быть вашим учителем.
Теперь, прежде чем мы перейдем к описанию часто используемых анти-тревожных и антидепрессантных препаратов, я хотел бы начать с установления основы, сосредоточившись на ключевых нейротрансмиттерах, которые изменяются: либо изменяются таким образом, чтобы создать проблему, либо изменяются, чтобы помочь решить проблему.
Это не совсем одно и то же. Тем не менее, есть несколько ключевых нейротрансмиттеров. Их больше, чем я собираюсь рассмотреть. Я упомяну три, и хочу, чтобы вы поняли, что их больше. Вы без труда найдете дополнительные, но ради экономии времени я сосредоточусь на трех основных.
Итак, начнем с обзора нейротрансмиттеров и их общей роли в психическом здоровье. Затем я выделю их роль в метаболическом здоровье и функции. После этого мы перейдем к конкретным медикаментам и их влиянию на метаболическое здоровье. Но начав с обзора нейротрансмиттеров, все это станет гораздо более понятным.
Первый нейротрансмиттер, который я хотел обсудить, — это серотонин. Иногда его обозначают как 5-HT, что относится к его более техническому химическому названию — 5-гидрокситриптамин. Но давайте просто назовем его серотонином.
Серотонин — ключевой нейротрансмиттер, участвующий в регуляции настроения, тревожности и общего самочувствия. Низкие уровни серотонина связаны с депрессией, тревожными расстройствами и даже нарушениями сна, с которыми я сам сталкиваюсь. Это общая роль серотонина как нейротрансмиттера в центральной нервной системе, особенно в контексте депрессии и тревожности.
Тем не менее, даже если мы сосредоточимся на центральной нервной системе, то есть на сигнализации серотонина в мозге, это имеет метаболическое значение, особенно в отношении аппетита. Позже я вернусь к идее о cravings и пищевой зависимости.
Серотонин способствует подавлению аппетита, действуя подобно лептину, сигнализируя о насыщении и сообщая мозгу, что мы сыты и не стоит есть больше. Поэтому неудивительно, что высокие уровни серотонина связаны с уменьшением голода, в то время как низкие уровни могут увеличить cravings, особенно к углеводам и сладким продуктам.
Теперь давайте перейдем к метаболическому аспекту и оставим мозг позади, чтобы рассмотреть системную или периферическую сигнализацию серотонина, в частности, чувствительность к инсулину.
Серотонин влияет на регуляцию инсулина в периферических тканях, особенно в таких ключевых тканях, как печень, поджелудочная железа и жировая ткань. Если серотонин не сигнализирует должным образом, то и инсулин тоже не сигнализирует эффективно. Это приводит к увеличению риска инсулинорезистентности и диабета 2 типа.

Теперь поговорим о жировых клетках. Серотонин способствует накоплению жира, увеличивая липидное накопление. Это было показано как на жировых клетках грызунов, так и на человеческих жировых клетках. Серотонин активирует центральный регулятор хранения жира и адипогенеза, называемый PPAR-гамма. Активация PPAR-гамма, известная тем, что приводит к значительному увеличению веса у пациентов, также происходит под воздействием серотонина. Это может привести к большему накоплению жира и повышению активности генов, связанных с этим процессом.
В то же время, серотонин, стимулируя увеличение хранения жира, через рецепторы, которые можно назвать серотониновыми, но технически это 5-HT2A, может ингибировать липолиз, то есть расщепление жира. Это, конечно, будет способствовать тому, что жировая клетка продолжит накапливать больше жира. Также серотонин предотвращает дифференцировку или созревание бурых жировых клеток, вмешиваясь в этот процесс.
Наконец, серотонин ингибирует термогенез, что является характерным для бурого жира. Это связано с концепцией митохондриального разъединения, когда митохондрии работают, но не производят полезной работы, а просто создают тепло.
Теперь перейдем к дофамину. Его роль в психическом здоровье заключается в том, что он является одним из более известных нейротрансмиттеров, отвечающих за вознаграждение. Он регулирует уровень мотивации и удовольствия, а также поведение, связанное с поиском того, что приносит удовольствие.
Дисбаланс дофамина связан с психическими расстройствами, включая такие серьезные, как депрессия, биполярное расстройство и шизофрения. Это центральный эффект в отношении психического здоровья. Дофамин также играет роль в регулировании энергетических затрат и аппетита. Когда уровень дофамина низкий, люди склонны переедать, особенно продукты, которые приносят удовольствие, такие как сладости или жирная и крахмалистая пища. Это может способствовать увеличению веса.
Дофамин влияет на метаболизм глюкозы. Когда уровень дофамина блокируется, как это делают некоторые лекарства, это может снизить чувствительность к инсулину и способствовать развитию инсулинорезистентности, даже если человек не набирает вес. Это указывает на то, что дофамин благоприятен в контексте инсулинорезистентности.
Что касается коричневого жира, дофамин непосредственно стимулирует термогенез, активируя коричневый жир, увеличивая расцепление. В отличие от серотонина, дофамин активирует липолиз, способствуя расщеплению жира.
Теперь перейдем к третьему важному нейротрансмиттеру — норэпинефрину, также известному как норадреналин. Это близкий родственник адреналина (эпинефрина), но более специфичен в нейротрансмиссии. Норэпинефрин — это нейротрансмиттер и гормон, участвующий в симпатической нервной системе, известной как реакция «борьбы или бегства». Он обычно увеличивает бдительность, концентрацию и осознание. Низкие уровни норэпинефрина связаны с депрессией и усталостью, в то время как высокие уровни ассоциируются с тревожностью и гиперактивностью.
Норэпинефрин подавляет аппетит при его остром повышении.
Использование может действительно начать переходить в другую область, снижая аппетит и увеличивая голод. Что касается мобилизации энергии и её влияния на жировую ткань, это хорошо задокументировано. Она стимулирует расщепление жира и активирует термогенез в коричневом жире, ускоряя метаболизм жира.
Теперь, когда мы обсудили основные нейротрансмиттеры, давайте поговорим о лекарствах, которые обычно используются для борьбы с тревожностью и депрессией. Я не нейробиолог и не психиатр, я просто метаболический ученый. Мы кратко упомянем основной эффект препарата в контексте психического здоровья, а затем перейдем к метаболическому эффекту.
Многое из того, что я скажу, основано на совокупности доказательств. Например, с селективными ингибиторами обратного захвата серотонина (СИОЗС), такими как флуоксетин и сертралин, действительно ведутся споры о степени их эффективности для психического здоровья. Пожалуйста, не воспринимайте мои слова как одобрение использования этих препаратов. Я считаю, что важно тщательно изучить данные и работать с вашим врачом, чтобы убедиться, что вы выбираете подход, который будет работать.
Итак, начнем с СИОЗС. Механизм их действия заключается в увеличении уровня серотонина в мозге. Это также приводит к увеличению серотонина в системном кровообращении. Ингибируя обратный захват, серотонин остается в нейронном зазоре и может распространяться по мозгу и телу. Повышенный уровень серотонина, как считается, помогает стабилизировать настроение и снижать симптомы депрессии и тревожности, хотя результаты могут быть противоречивыми.
Что касается метаболических последствий, длительное использование СИОЗС связано с увеличением веса и инсулинорезистентностью. Несмотря на множество традиционных исследований, данные показывают, что СИОЗС способствуют увеличению веса и инсулинорезистентности.
Что касается другого препарата, доксепина, он блокирует обратный захват серотонина и норэпинефрина, увеличивая их уровень. Однако он также может влиять на другие сигнальные молекулы, такие как гистамин и ацетилхолин. Таким образом, я упомянул еще несколько нейротрансмиттеров, хотя и говорил, что не буду этого делать, но они являются частью этой группы ТЦА. Побочным эффектом является улучшение настроения, что является механизмом для психического здоровья, но также есть некоторые метаболические последствия.
Трициклические антидепрессанты (ТЦА) сильно связаны с увеличением веса, инсулинорезистентностью и дислипидемией, что приводит к повышению уровня триглицеридов. Увеличение аппетита, особенно к углеводам, в сочетании с снижением метаболизма, что часто наблюдается при применении этих препаратов, действительно способствует значительному увеличению веса.
Следующий класс — это ингибиторы моноаминоксидазы (ИМАО). Наиболее распространённым из этих препаратов является фенелзин. Они предотвращают распад серотонина, дофамина и норэпинефрина, что приводит к повышению их уровней в мозге и, таким образом, обеспечивает облегчение депрессии. В настоящее время эти препараты назначаются реже, но они также связаны со снижением метаболизма. Все эти препараты ассоциированы с увеличением веса и инсулинорезистентностью из-за изменений в регуляции аппетита и метаболизме жировых клеток.
Следующий класс — атипичные антипсихотики, которые используются для лечения депрессии и тревожности. Одним из более распространённых является оланзапин. Он действует, модулируя рецепторы дофамина и серотонина, что помогает стабилизировать настроение и управлять тревожностью. Эти препараты не используются в терапии рака, но применяются для лечения других симптомов, связанных с высоким уровнем витамина D.
Атипичные антипсихотики могут привести к значительному увеличению потребления пищи, особенно высокоуглеводной. Кроме того, было показано, что эти препараты непосредственно нарушают метаболизм глюкозы, что увеличивает риск развития диабета 2 типа. Существуют несколько хороших исследований на эту тему, ссылки на которые я привёл в заметках.
Ещё один препарат — антидепрессант мirtazapine. Он работает, блокируя специфические рецепторы, связанные с серотонином и норэпинефрином, что позволяет поддерживать более высокий уровень этих нейротрансмиттеров для других рецепторов, к которым мы хотим, чтобы серотонин и норэпинефрин связывались.
И в процессе улучшения симптомов депрессии. Интересно, что у этого препарата также есть седативные свойства, поэтому его иногда используют для людей с тревожностью и нарушениями сна.
Теперь перейдем от психического здоровья к метаболическому. Миртазапин связан с значительным увеличением веса, особенно с увеличением жировой массы и уровня лептина. Если уровень лептина повышен, это может привести к значительному набору веса. Хронически повышенный уровень лептина приводит к резистентности к лептину, и у этого препарата нет прямого влияния на метаболизм глюкозы. Однако, когда человек набирает вес и растут жировые клетки, это естественно увеличивает инсулинорезистентность.
Это были основные препараты, о которых есть наибольшее количество доказательств, касающихся их влияния на метаболическое здоровье. Существует множество различных типов препаратов в семье анти-тревожных и антидепрессантов, и у нас просто не хватит времени обсудить их все. Первые пять групп, которые мы рассмотрели, являются наиболее актуальными.
Я хотел бы добавить еще один препарат, и вы меня извините за это, потому что это связано с личной причиной. Как я уже упоминал, я плохо сплю. В какой-то момент я принимал, не зная на тот момент, что это, на самом деле, атипичный антидепрессант, называемый миртазапином. Это тип антидепрессанта, который используется для лечения депрессии, и называется он тразодон. Я думал, что это просто средство для сна.
Я кратко объясню, почему я прекратил его принимать, и не даю медицинских советов. У него может быть побочный эффект, связанный с повышением уровня пролактина. Я проходил медицинское обследование, и примерно год назад у меня обнаружили, что уровень пролактина был в десять раз выше нормы для мужчины. Это, конечно, было очень тревожно. После того как я прекратил его принимать, прошло время. Я сделал, вероятно, три анализа крови за последний год через компанию Blokes, которая тщательно исследует маркеры здоровья.
К счастью, когда я впервые увидел свои уровни пролактина, я действительно беспокоился, что это может быть пролактинома или опухоль, выделяющая пролактин, потому что показатели были так высоки. Но у меня не было других симптомов, связанных с опухолью гипофиза или головного мозга. Я понял, что мне нужно будет сдать анализ крови, чтобы выяснить, что этот препарат влияет на уровень пролактина. К счастью, как я уже упоминал, мои уровни постепенно снижаются.
Таким образом, я включил тразодон из личного интереса. Тразодон — это атипичный антидепрессант, который действует как ингибитор обратного захвата серотонина, то есть имеет некоторые свойства СИОЗС, но также является антагонистом серотониновых 2A-рецепторов.

Это полезно для людей с выраженными симптомами тревожности, так как оказывает седативный эффект и часто используется как средство для сна. Однако фактические данные о метаболическом эффекте тразодона очень скромные. Есть немного доказательств, указывающих на возможный незначительный набор веса. Но в целом, из всех упомянутых, он абсолютно наиболее инертен. Я не утверждаю это, чтобы рекомендовать его использование, просто делюсь своими личными опасениями. Причина, по которой он не попал в мой первоначальный список, заключается в том, что нет достаточных доказательств, указывающих на заметный или значимый метаболический эффект, особенно при использовании в обычных дозах для лечения бессонницы. Я не могу говорить о дозировках, которые могут использоваться для лечения психических заболеваний. Возможно, это становится более актуальным, но даже тогда есть очень ограниченные данные, указывающие на незначительный набор веса. В общем, у него относительно благоприятный метаболический профиль, особенно по сравнению с другими.
Теперь, когда я обсудил основные группы антидепрессантов и противотревожных препаратов, я хотел бы вернуться к изменениям в аппетите и cravings, о которых я упоминал ранее. Некоторые из этих препаратов, такие как СИОЗС, ТЦА и антипсихотики, действительно влияют на регуляцию голода и насыщения в мозге, регулируя гормоны и нейротрансмиттеры, такие как серотонин, дофамин и норэпинефрин, которые влияют на аппетит. Однако это не просто общее чувство голода. Похоже, что это делает предпочтение более специфичным, в основном к одному из трех макронутриентов.
Кратко напомню, что основными компонентами человеческой диеты являются жиры, белки и углеводы. Люди действительно проявляют зависимость только к одному из них — углеводам. Некоторые могут сказать, что углеводы с жирами более привлекательны, и я полностью согласен с этим. Однако нет доказательств того, что жир сам по себе является объектом зависимого влечения, в то время как есть множество данных, указывающих на зависимость от углеводов, как в чистом виде, так и с жирами.
Теперь давайте обсудим это немного подробнее. Во-первых, антидепрессанты и влечение к углеводам. Антидепрессанты, особенно ТЦА, были связаны с влечением к углеводам и набором веса. У некоторых пациентов, принимающих СИОЗС, также наблюдается увеличение влечения к углеводам.
И, наконец, психотропные препараты, многие из которых, включая антидепрессанты и стабилизаторы настроения, такие как литий, известны тем, что увеличивают аппетит и, в частности, тягу к углеводам. Когда пациент начинает принимать такие лекарства, у него возникает повышенный аппетит, и он начинает замечать, что тянется к определённым видам пищи. Темой всех этих тяг является углеводы.
Я чувствую необходимость упомянуть, что одной из общих причин, которые связаны с тревожностью и депрессией, является явление, известное как рост мозга. Это явление является основополагающим для множества неврологических расстройств, включая такие, которые, казалось бы, не связаны между собой, как болезнь Альцгеймера, мигрени, эпилепсия, депрессия, биполярные расстройства и тревожность. Все эти заболевания очень различны, но у них есть одна общая черта: мозг не может получать достаточное количество энергии из глюкозы. Если измерить, насколько мозг человека с депрессией или мигренью использует глюкозу, то это будет меньше, чем у человека, не страдающего этими неврологическими расстройствами.
Это указывает на то, что, помимо множества потенциальных причин, я подчеркиваю, что не утверждаю, что это единственная причина, это общая потенциальная причина для двух, казалось бы, различных проблем — депрессии и тревожности. Хотя они часто идут рука об руку, это не одно и то же. В дополнение к другим возможным негативным факторам, которые могут способствовать каждому из этих двух расстройств, одной из общих причин является то, что мозг испытывает нехватку энергии, и это проявляется по-разному у разных людей.
Это особенно трагично, учитывая, что одной из общих причин гипометаболизма глюкозы в мозге является инсулинорезистентность мозга. Дело в том, что в мозге есть некоторые транспортёры глюкозы, которые зависят от инсулина.
Для нормальной работы инсулин необходим, чтобы открывать двери глюкозных транспортеров, позволяя глюкозе поступать и питать мозг. У мозга есть два основных источника энергии: глюкоза и кетоны. Мозг также может использовать лактат, но это менее значимый источник, о котором я упоминал в предыдущем уроке по метаболизму.
Кетоны являются отличным источником энергии для мозга и, возможно, даже предпочтительным. Как показал доктор Джордж Кэхилл в своих предыдущих исследованиях, мозг может эффективно использовать кетоны. Если рассмотреть уровни кетонов, то, например, при уровне глюкозы 5 миллимоль на литр и уровне кетонов 2 миллимоль на литр, глюкоза будет менее чем в два раза выше. Тем не менее, даже в этом метаболическом состоянии мозг получает большую часть своей энергии именно от кетонов. Более половины всех энергетических потребностей мозга обеспечиваются кетонами.
Это говорит о предпочтении кетонов, а не глюкозы. Я упоминаю это, потому что есть опубликованные исследования, которые показывают, что увеличение уровня кетонов у пациентов с психическими расстройствами, такими как депрессия или биполярное расстройство, может улучшить результаты лечения. Кетогенные диеты продемонстрировали улучшение функции митохондрий, баланс нейротрансмиттеров и чувствительность к инсулину, что помогает мозгу получать необходимое питание.
На этом у меня всё для сегодняшней лекции. Я подхожу к этой теме с большим уважением, так как это очень чувствительная и даже трагичная проблема. Это реальные расстройства с реальными трудностями, и иногда лечение может непреднамеренно усугублять основную причину.
Если пациент испытывает тревогу и депрессию из-за основного метаболического расстройства, как трагично, что в некоторых случаях лекарства, назначенные для облегчения тревоги или депрессии, могут лишь замазывать проблему, в то время как на самом деле усугубляют её. Если вы ухудшаете метаболическое здоровье человека, вы можете непреднамеренно усугубить его психическое состояние, даже если медикаменты дают временное или поверхностное облегчение.
Ничто из этого не является медицинским советом. Я надеюсь, что, понимая некоторые процессы в организме, механизмы этих эффектов, особенно как работают нейротрансмиттеры и как лекарства влияют на них, вы сможете лучше управлять своим здоровьем и психическим состоянием, а также делиться этой информацией с теми, кто вам дорог. Спасибо за внимание. До следующего раза, больше знаний — лучшее здоровье.